Прошло два века с тех пор, как французский врач Рене Лаэнек создал первый прибор для прослушивания сердца пациента — стетоскоп. Через год аускультация сердца стала практиковаться лечащими врачами. Появились пособия по овладению методикой.
Современные доктора имеют достаточно серьезную диагностическую базу, основанную на точных и чувствительных аппаратах. Однако по-прежнему от начинающего врача требуется умение самостоятельно применить основные методы и поставить предварительный диагноз, руководствуясь собственными органами чувств.
Студенты медицинских вузов изучают способы подхода к пациенту, учатся расценивать отдельные симптомы и их значение в патологии. Этот курс называется пропедевтикой. Он представляет собой доклиническую возможность изучения минимального обследования человека и способов трактовки результатов.
Какими методами должен владеть врач
Узкая врачебная специализация не исключает общей подготовки врача-лечебника. В стандартный набор знаний и умений начинающего доктора обязательно входят:
- личный осмотр пациента;
- пальпация — прощупывание плотного органа, края для определения консистенции, размеров; пульса, области сердца — для выяснения ударной волны, силы сердечного толчка;
- перкуссия — определение границ тупости по характеру звука, получаемого при постукивании по пальцу над органами, обладающими разной плотностью;
- аускультация — выслушивание стандартных точек тела, расположенных над зонами, максимально приближенными к передвижению жидкости внутри полых органов, от скорости течения и препятствий зависит возникновение шума.
Что может выявить врач на обычном приеме?
Внимание врача во время приема обращено на:
- оттенок кожи, цвет губ пациента — бледность указывает на спазм периферических сосудов, синюшность губ, пальцев, ушей — на недостаточность кровообращения;
- отечность — для отеков сердечного происхождения характерна плотная консистенция, локализация на нижней части туловища;
- расширенные венозные сосуды на ногах и руках — свидетельствуют о варикозной болезни вен, застойной недостаточности;
- пульсация шейных вен и сонных артерий — характерны для застоя в малом кругу, аортальных пороков;
- у ребенка выступающая вперед часть грудины (сердечный горб) — встречается в случаях врожденного или приобретенного порока на фоне значительного увеличения полости желудочков.
Пальпация области сердца позволяет:
- определить верхушечный толчок, смещение в пятом межреберье влево более 1 см от срединноключичной линии показывает расширение границы, увеличение левого желудочка;
- положив руку на основание в области ключиц и 1 межреберья, можно почувствовать характерное дрожание типа «кошачьего мурлыканья» при сужении аорты, а на верхушке имеет значение разлитой куполообразный толчок.
Перкуссия устанавливает приблизительные границы сердечной тупости. По ней можно судить об увеличении желудочков, сосудистого пучка.
Аускультация сердца сначала проводилась стетоскопом. Это небольшая деревянная трубка с воронкообразными расширениями на концах. В дальнейшем был изобретен фонендоскоп с комбинированной мембранно-колоколообразной головкой для усиления низкочастотных и высокочастотных звуков.
Врачи вставляют его трубки в оба уха и стараются уловить малейшие звуковые отклонения. Обязательным условием аускультации является тишина, поскольку звуки со стороны мешают различить идущие от сердца.
Восприятие звукового сигнала нарушается по субъективным причинам:
- при утомлении врача;
- в пожилом возрасте.
Это является серьезным недостатком метода. Больного приходится выслушивать повторно, обследовать лежа, стоя, после приседаний. В настоящее время на смену фонендоскопам готовятся стетоскопы с функцией усиления звукового сигнала и фильтрацией шума. Подобная аускультация станет более объективной и надежной.
Однако это не снимает с врача ответственности за накопление опыта в распознавании сердечных тонов и шумов.
Стандартная техника аускультации сердца
Техника прослушивания сердца несложна, но требует соблюдения определенной последовательности. Врачи усваивают алгоритм действий со студенческих лет и выполняют его не задумываясь.
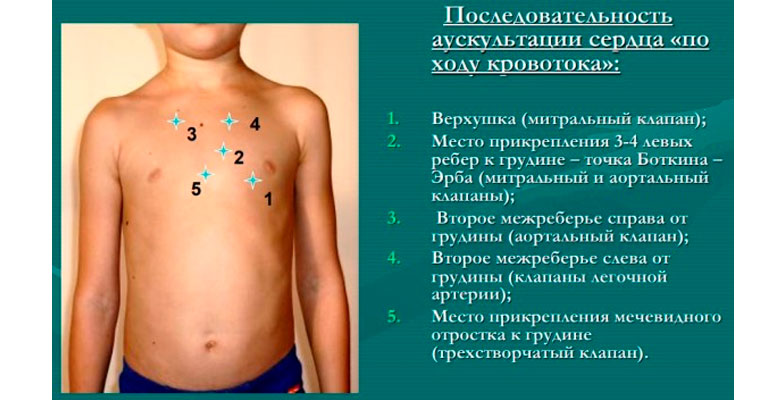
Проведение процедуры начинают с предложения пациенту снять верхнюю одежду. При обильной растительности на груди волоски смачивают водой или кремом. Точки выслушивания выбраны по минимальному расстоянию между исследуемой зоной и головкой фонендоскопа. Стандарт предусматривает 5 точек, как обязательный набор, но при патологии возможно использование и других.
Перед прослушиванием каждой точки врач «командует»: «Сделайте глубокий вдох, все выдохните и задержите дыхание!» На выдохе сокращается воздушная прослойка легочной ткани, а сердце «приближается» к грудной клетке. Следовательно, звучание будет более четким и сильным.
Такой же эффект ожидается от выслушивания в положении на левом боку. Для усиления интенсивности иногда предлагают натужиться или сделать несколько приседаний.
Нормы расположения исследуемых зон и их проекция на грудную клетку известны, но врачу рекомендуется проверять себя предварительной пальпацией, так удается корректировать получение оптимального варианта
- в области верхушечного толчка — исследуется митральный клапан и левое атриовентрикулярное отверстие;
- справа от грудины во втором межреберье — устье аорты и работа аортального клапана;
- слева от грудины во втором межреберье — прослушивают клапан легочной артерии;
- над основанием мечевидного отростка в нижней части грудины — правое атриовентрикулярное отверстие и трехстворчатый клапан;
- в третьем межреберьи по левой границе грудины — место прослушивания аортального клапана.
Дополнительные зоны аускультации находятся:
- над всей грудиной;
- слева в подмышечной впадине;
- на спине в межлопаточном пространстве;
- на шее в области сонных артерий.
Что дает звуковой анализ?
Диагностика требует выявления звуков, не соответствующих норме. Поэтому опытный врач должен уметь отличать «музыку» правильных сокращений сердца от патологических.
Мышечный и клапанный аппараты сердца находятся в постоянной напряженной работе. Перегоняя массу крови из камер в сосуды, они вызывают вибрацию близлежащих тканей и передают звуковые колебания на грудную клетку от 5 до 800 гц в секунду. Ухо человека способно воспринять звук в диапазоне от 16 до 20000 гц с наилучшей чувствительностью между 1000 и 4000 гц. Значит, для точной диагностики у человека недостаточно возможностей. Необходимы практика и внимание. Услышанные звуки нужно воспринимать как информацию. Получив ее, врач должен:
- оценить происхождение по сравнению с нормой;
- предположить причины нарушений;
- провести характеристику.
Обязательно в каждой точке прослушивают два взаимосвязанные удара. Это тоны сердца. Они имеются у всех здоровых лиц. Реже удается выслушать третий и даже четвертый тон.
Первый тон называется систолическим, он складывается из нескольких компонентов:
- работа предсердий;
- мышечный — вызванный колебаниями напряженной мышцы желудочков;
- клапанный — считается основным компонентом, образован колеблющимися створками атриовентрикулярных клапанов;
- сосудистый — включает стенки аорты и легочной артерии и их клапанный аппарат.
По характеру звучания его можно расценить:
- глухим — при гипертрофии левого желудочка, миокардите, кардиосклерозе, дистрофических изменениях;
- тихим, «бархатным» — при инфаркте миокарда;
- слабым, будто доносящимся издали — при экссудативном плеврите, эмфиземе легких, значительной толщине грудной стенки;
- громким, хлопающим — при неврозе, тиреотоксикозе, стенозе левого предсердножелудочкового отверстия, малокровии, высокой лихорадке, экстрасистолии;
- раздвоенным — при блокаде ножки пучка Гиса, тиреотоксикозе, аневризме в области верхушки сердца, дистрофии миокарда.
Второй тон образуется в начале диастолы, вызывается захлопыванием полулунных клапанов легочной артерии и аорты. У здорового человека он акцентирован на аорте. В случаях «легочного сердца» с гипертензией в малом круге — на легочной артерии.
При атеросклеротическом поражении аорты, расширении сосудов второй тон звенит и резонирует. Раздвоение отмечается при аневризме аорты и митральном стенозе.
Визуально зарегистрировать шумы и тоны можно с помощью фонокардиограммы (нижняя линия), она обязательно пишется вместе с ЭКГ.
Появление третьего тона создает слуховую картину «ритма галопа». Считается, что он образуется из-за быстрого снижения тонуса дряблых стенок желудочков в фазе диастолы. У детей и подростков прослушивается чаще, чем у взрослых, и указывает на функциональную неполноценность миокарда, поскольку патологии не выявляется.
Для лиц 30 лет и старше — является характерным признаком гипертонии, легочного сердца, миокардита, кардиосклероза, инфаркта миокарда и аневризмы аорты.
Почему в сердце шум?
Шумы в сердце можно сравнить со звуками течения жидкости по трубе. Завихрения зависят от шершавости стенок, скорости течения, встречающихся препятствий (участков сужения). Шум в сердце будет громче, если препятствие достаточно плотное и расположено близко к выходному отверстию.
Вихревые шумы имеют разные оттенки:
- нежный,
- слабый,
- грубый,
- свистящий,
- шипящий,
- воющий,
- «писк комара».
Чем меньше вязкость крови, тем сильнее скорость ее движения и вызываемый шум. Структура клапанов (натянутые сухожильные нити, колебания створок) способна вызвать дополнительные вихревые потоки.
Шумы в фазу систолы и диастолы значительно зависят от сужения атриовентрикулярных, аортального и легочного отверстий. При аортальном стенозе кровь, проходя через суженный канал во время систолы, вызывает систолический шум. Недостаточность клапана аорты или митрального вызывают обратный поток в не полностью закрытые щели.
Все шумы в зависимости от фазы сердечного сокращения делят на:
- систолические — выслушиваются при недостаточности трехстворчатого и двухстворчатого клапанов, стенозе устья легочной артерии и аорты;
- диастолические — образуются при недостаточности клапанов главных сосудов, стенозе атриовентрикулярных отверстий.
Диагностическое значение имеет характер шума. Более «музыкальными» свойствами обладают шумы органического происхождения, связанные с пороками сердца. Так, выслушивание больного с септическим эндокардитом выявляет диастолический шум на аорте с завывающим или свистящим оттенком. Это свидетельствует о прободении с отрывом створки клапана.
Для врожденного порока незаращения боталлова протока типичен шум, похожий на «грохот поезда в туннеле».
Чтобы выявить место наибольшего звучания, одновременно проводится пальпация, пациента прослушивают в межлопаточной зоне, над сонными артериями.
Кардиопульмональные шумы встречаются редко за счет опорожнения во время систолы и уменьшения размера желудочков. При этом расширяется соседний участок легочной ткани и всасывает воздух из бронха. Шум прослушивается на высоте вдоха.
Шумы перикардиального происхождения у здорового человека не прослушиваются. Скрипучий звук сопровождает и систолу, и диастолу. Указывает на перераздражение увеличенного сердца и трение листков перикарда.
Как прослушивают сердцебиения плода, особенности аускультации детей
По сердцебиению плода акушер-гинеколог судит о нормальном протекании беременности или выявляет ее патологию. На начальных этапах сердцебиения определяются только при УЗИ диагностике. До восьмой недели частота сокращений должна составлять 110–140 в минуту. Со второго триместра увеличивается до 160.
Стетоскоп позволяет услышать не только тоны плода, но и звуки от движений, маточные шумы будущей мамы, выявить многоплодную беременность, различить положение плода в матке.
Место оптимального прослушивания определяется расположением плода:
- если ребенок лежит головкой вниз, сердце прослушивается ниже пупка;
- при тазовом предлежании ягодичками — сердцебиение регистрируется выше пупка женщины;
- при разогнутом положении, когда грудная клетка прилежит к стенке матки — звучание более громкое, чем при касании согнутой спиной.
На сердечные тоны плода оказывают влияние:
- благополучие течения и срок беременности;
- тепло или холод;
- заболевания материнского организма.
Прекращение сердцебиений указывает на серьезную патологию, смерть плода, нарушение развития.
Аускультация сердца у детей требует особых навыков. Врач, занимающийся лечением взрослых пациентов, при первом прослушивании ребенка приходит в ужас от яркой слуховой картины. Грудная стенка у малыша достаточно тонкая, поэтому все звуки проводятся максимально громко.
Функциональный шум прослушивается на верхушке, слева от грудины, имеет нежное звучание
Алгоритм аускультации в педиатрической практике и техника не отличаются от терапии. Для оценки информации нужно знать особенности детского возраста:
- в период новорожденности тоны могут быть глухими;
- «эмбриокардия» — маятникообразный ритм первого и второго тона, нормальна для первых дней жизни, старше двух недель — расценивается как патология, встречается при дизентерии, воспалении легких, пороках развития;
- с двух лет в норме прослушивается акцент и расщепление второго тона на легочной артерии;
- шумы у новорожденных указывают на врожденные пороки;
- с трех лет шум чаще всего связан с ревматическими атаками;
- функциональные шумы в период полового развития связаны с тонусом сосудов, миокарда, створок и хорд клапанов.
Метод аускультации в руках опытного врача продолжает играть большую роль в диагностике. Подтвердить или опровергнуть свое мнение доктор может, направив пациента на фонокардиографию, допплеровское исследование. Важно получить наиболее достоверный результат и решить проблему лечения.
Стетоскоп и фонендоскоп. Разница
До предложения Рене Лаэннека выслушивание работы сердца происходило путем прикладывания уха к груди больного. С диагностической точки зрения такое прикладывание было не очень информативным, но других вариантов не было. Сам Лаэннек в своих работах описывает как ему случайно удалось найти более действенный вариант.
В одной “узкой” ситуации он вспомнил об акустическом эффекте, когда, приложив ухо к концу бревна можно было услышать касание иголкой к другому концу. Эффект передачи звуковой волны и был использован для предложенного стетоскопа.
Не вдаваясь в физические процессы отметим, что звуковые эффекты сопровождают колебания клапанов сердца, сокращения стенок сосудов, а также движение крови по сердечно-сосудистой системе. В качестве примера – вы же слышите иногда как в квартире по трубам течет вода. Также будет слышно и текущую по сосудам кровь.
Стетоскоп позволил Рене Лаэннеку услышать удары сердца четче, чем это можно было сделать если бы он снова приложил ухо непосредственно к груди. Конструкция стетоскопа, которую предложил Лаэннек, представляла собой деревянную трубку с раструбом.
В таком виде конструкция просуществовала до начала 20 века (почти сто лет). Усовершенствование в виде наклеенной на раструб мембраны внес Н.С.Коротков (русский хирург). В результате появился фактически новый инструмент – фонендоскоп.
Столетний опыт использования стетоскопа привел к экспериментальному пониманию того, что внутренние органы человека производят звуковые колебания разной частоты.
Справочно. Сердце и кишечник производят низкочастотные колебания, а легкие и сосуды – высокочастотные. Получалось, что при использовании стетоскопа колебания низких частот заглушали высокочастотные.
Мембрана, примененная Н.С.Коротковым, позволила приглушить низкие частоты, что дало возможность хорошо слышать высокие частоты. В этом и кроется разница между стетоскопом и фонендоскопом.
Современный инструмент уже представляет собой комбинированный прибор – стетофонендоскоп. Головка комбинируется из мембраны с одной стороны и “колокола” с другой (см. на рисунке позиции 5 и 6). Хочет врач прослушать сердце – прикладывает головку “колоколом” к телу, хочет легкие – прикладывает головку мембраной к телу.
Все вместе (головка, звукопроводящая трубка, тройник, оголовья с оливами) влияет на качество передачи звука в зависимости от производителя и материала изготовления.