Ветрянка (ветряная оспа)
Ветрянка (ветряная оспа) – это высокозаразное заболевание, вызываемое вирусом герпеса 3 типа, который также известен под названием Варицелла-Зостер или Герпес Зостер. Очень распространено по всему миру, по некоторым данным каждый человек на 100% восприимчив первичному заражению.
Название «ветряная оспа» связано с ошибочным предположением, распространенным в средние века и новое время, что эта болезнь является разновидностью натуральной оспы – а за относительно быстрое и легкое течение ее прозвали «ветряной».
На сегодняшний день не требуется дифференциальной диагностики с натуральной оспой, так как, во-первых, последнее заболевание практически не встречается в развитых странах, во-вторых, выявлены уникальные симптомы, присущие именно ветрянке, в-третьих, в единичных сомнительных случаях лабораторные анализы крови и содержимого пузырьков дают точный ответ.
Содержание
Что происходит в организме под влиянием вируса?
Вирус Varicella Zoster относится к герпес-вирусам, и его действие на организм достаточно похоже на развитие других форм герпеса. Поведение Варицелла-Зостер обусловлено двумя его свойствами: дерматотропностью и нейротропностью, то есть «любовью» к клеткам кожи и нервным клеткам соответственно.
Ветрянка имеет несколько стадий, причем между некоторыми из них временной промежуток может составлять десятки лет.
Подхватить первичную инфекцию может как ребенок, так и взрослый человек, никогда не болевший ветрянкой, причем у взрослых течение болезни, как правило, тяжелее.
Наиболее распространенный возраст заболевания 4-7 лет.
Грудные дети болеют также тяжело и только в очень редких случаях:
- при внутриутробном заражении (мама заболевает в последнюю неделю беременности);
- при отсутствии грудного вскармливания и, соответственно, защитных антител мамы;
- при сильных иммунодефицитных состояниях (в т.ч. раковых заболеваниях и СПИДе).
Риск заражения здорового ребенка на грудном вскармливании есть, если у матери нет специфического иммунитета (она вообще не болела ветрянкой и не была привита).
- Заражение и инкубационный период Вирус попадает в организм воздушно-капельным путем и фиксируется на слизистой оболочке верхних дыхательных путей, где он накапливается и размножается – при этом каких-либо симптомов ветрянки не наблюдается. В среднем эта стадия длится около 2 недель, больной незаразен.
- Первые симптомы Постепенно вирус ветрянки начинает проникать в кровь и, когда его количество становится достаточным, иммунная система организма реагирует на чужеродное присутствие. У больного может подняться температура, появиться слабость, головная боль, боль в пояснице, но сыпи – еще нет. Этот период длится 1-2 дня, при этом больной может заражать других.
- Первичная острая стадия С током крови вирус достигает своих целей – кожных и нервных клеток. Поражения нервов пока еще нет, Варицелла Зостер только закрепляется в корешках спинного мозга, а вот на коже появляются специфичные симптомы – сыпь, которая возникает урывками в течение последующих 4-7 дней. Сыпь – это реакция организма на деятельность вируса ветрянки, сосредоточившегося в коже, в редких случаях практически незаметна, что усложняет диагностику. Больной остается заразным.
- Выздоровление Если у пациента здоровая иммунная система, то через 4-7 дней высыпания прекращаются, общее состояние улучшается, острая стадия заканчивается. Больной перестает быть заразным, но вирус прочно закрепляется в нервных клетках и остается там уже на всю жизнь.
- Вторичная острая стадия При ослаблении иммунитета или стимуляции нервной системы (в том числе и в результате частых стрессов) вирус ветрянки обнаруживает себя снова. В этот раз места высыпаний зависят от того, какой именно нерв больше поражен – чаще всего это подмышечная область или живот, отчего вторичное проявление Варицелла Зостер назвали опоясывающим лишаем (zoster (лат.) – опоясывать). Кожных проявлений на этой стадии может и не быть – симптомы ограничиваются болью по ходу нерва, что особенно распространено у пожилых людей. В периоды кожных высыпаний больной, также как и при ветрянке, остается заразным, в том числе для детей.
На сегодня не существует способов полного уничтожения вируса герпеса 3 типа в организме. Закрепившись в нервных окончаниях, Варицелла Зостер становится очень мало восприимчивым к противовирусным препаратам и иммунным агентам – их действие направлено, в основном, на лечение обострений, эффективно при локализации в эти периоды вируса в клетках кожи. Поэтому ветрянку можно охарактеризовать только как первый этап хронического заболевания – вируса герпеса 3 типа.
Тем не менее, после первого заражения у человека формируется стойкий иммунитет против Варицелла Зостер – поэтому повторно ветрянкой (то есть первой острой стадией) не болеют, все последующие проявления являются результатом деятельности уже присутствующего в организме вируса. Учитывая такую природу иммунного ответа, во многих странах, в том числе и, частично, в России, считают целесообразным проводить вакцинацию, а не специально подвергать заражению детей в дошкольном возрасте, что также весьма распространено и в наше время.
Как можно заразиться ветрянкой?
Как мы уже отметили, вирус передается воздушно-капельным путем от инфицированного человека в период между первым и последним днем высыпаний, а также за 1-2 дня до появления пустул. В этом кроется одна из причин высокого распространения ветрянки в мире – продромный период практически невозможно распознать. Кроме того, отмечают очень высокую восприимчивость людей к вирусу герпеса 3 типа – им заражается каждый контактировавший.
Ветрянка передается только от человека к человеку, она не выживает во внешней среде или, например, в организме домашних животных. Источником первичной инфекции может являться и больной опоясывающим лишаем в острой стадии. В редких случаях заражение может происходить при контакте с содержимым пустул.
Диагностика и симптомы ветрянки
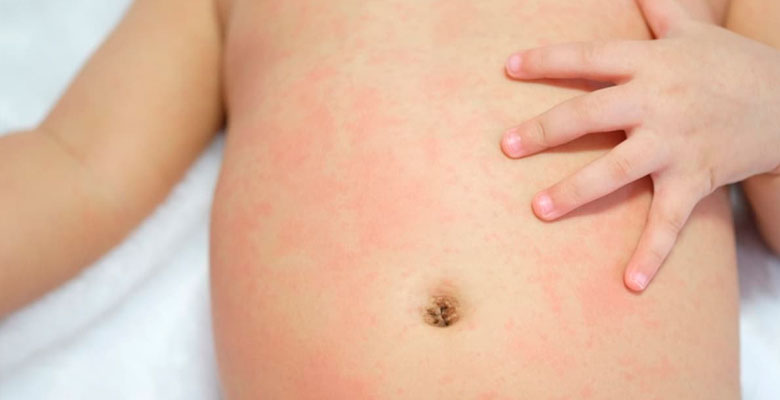
Специфическим симптомом ветрянки является сыпь, которая появляется только на вторую-третью неделю после инфицирования и на второй-третий день уже после того, как человек становится заразным.
Во-первых, отличительной особенностью является повсеместная локализация сыпи – ее обнаруживают даже на волосистой части головы, слизистых оболочках, конъюнктиве. Характерным для сыпи является зуд – от умеренного до сильного.
Во-вторых, сыпь при ветрянке достаточно неоднородна по внешнему виду, так как появляется урывками в течение 1-7 дней. На теле больного есть и свежие образования – небольшие розовые пятнышки; и папулы, и везикулы с гнойным содержимым, и рубцующиеся корочки.
Диагностика ветрянки, за исключением редких осложненных случаев, не представляет сложностей и осуществляется на основе осмотра, но существуют и лабораторные тесты, обнаруживающие вирус Herpes Zoster в крови и высыпаниях во время обострения.
Фото ветрянки
Как выглядит ветрянка в начальной стадии Подсыхание ветрянки и образование корочек
Лечение ветрянки у детей и взрослых
Ветрянка у детей и взрослых требует назначения специальных препаратов, облегчающих течение болезни. В нашей стране, стандартной терапией считается назначение антигистаминных средств для избавления от зуда, жаропонижающих препаратов и антисептиков (как правило анилиновых красителей).
Раствор бриллиантовой зелени (зеленка) используется при ветрянке как стандартный антисептик для обеззараживания. Однако в мировой практике давно отказались от такого подхода, поскольку антигистаминные и противоаллергические препараты оказывают сильное системное действие на организм ребенка или взрослого и имеют ряд побочных действий, а зеленка или йод не всегда приемлемы с эстетической точки зрения.
Так как ветрянка вызывается вирусом, то антибиотикотерапия при ней неэффективна, в том числе и при осложнении ветряночной пневмонией. Кроме того, при нормальном течении специфичного лечения и не требуется – иммунная система организма в течение нескольких дней распознает и уничтожает вирус в крови и клетках кожи. А вот с вирусом Herpes Zoster, внедрившимся в нервные клетки, как правило, не справляется ни наш иммунитет, ни медикаментозные средства.
Терапевтическое лечение ветрянки у детей имеет несколько направлений:
- Облегчение симптомов, в том числе зуда. Для этого используют антигистаминные препараты системного действия, которые, впрочем, сегодня становятся менее популярными, так как торможение иммунного ответа, по предположениям, может привести к осложнениям. При общих симптомах воспаления также стремятся облегчить состояние больного – снять боль и температуру, для чего рекомендуют парацетамол или ибупрофен.
- Сокращение острого периода, особенно, в случаях высокого риска осложнений. Для этого используют противовирусные препараты, прежде всего ацикловир и интерферон, которые подавляют размножение вируса, стимулируют иммунную систему.
- Предотвращение осложнений, в том числе вторичной инфекции. Для этого элементы сыпи обрабатывают антисептиками, назначают постельный режим.
На период появления высыпаний необходимо ограничить контакты с больным, кроме того, карантину подлежат лица, не болевшие ветрянкой, общавшиеся с больным за 1-2 дня до появления сыпи.
Профилактика ветрянки
Весьма спорным остается вопрос профилактики ветрянки. Ряд специалистов до сих пор не считает ее необходимой, несмотря на возможные побочные эффекты, в том числе отсроченные во времени. Вследствие того что дошкольники, как правило, переносят ветрянку легче других возрастных групп, иногда родители и врачи даже специально стремятся заразить ребенка, чтобы он раньше перенес заболевание.
Между тем, с 70-х годов прошлого века в цивилизованных странах успешно применяется весьма эффективная вакцина против ветрянки, которая дает стойкий иммунитет на десятки лет, согласно исследованиям крови взрослых, которые в детстве были привиты. Эта вакцина, в том числе ее доработанные варианты, доступна и в России, она особенно рекомендуется лицам с высоким риском осложнений – женщинам, планирующим беременность, раковым больным, ВИЧ-инфицированным и так далее. Помните, что предсказать течение болезни даже у здорового ребенка невозможно, поэтому при решении о профилактике ветрянки посоветуйтесь с несколькими специалистами!
Осложнения ветрянки
Примерно 5% случаев ветрянки проходят с различными осложнениями. Традиционно тяжелее протекает заболевание у людей с ослабленным иммунитетом, у пациентов старше 12 лет (при первичном заражении), а также у грудных детей. В период беременности ветрянка может навредить плоду, наибольший риск (около 2%) наблюдается при заражении с 12 по 20 неделю. В этом случае эффективно лечение иммуноглобулином, специфичным к Герпес Зостер – оно значительно снижает риск врожденных аномалий развития. Достаточно опасно и заражение беременной в последнюю неделю перед родами, так как иммунная система не успевает срабатывать и у новорожденного наблюдается врожденная ветрянка, которая протекает очень тяжело.
Всего же насчитывают около 200 осложнений Варицелла-Зостер только со стороны нервной системы, также может поражаться кожа, легкие и другие внутренние органы. Рассмотрим некоторые случаи тяжелого течения ветрянки.
- Вторичная инфекция Наиболее часто вторичная инфекция попадает в кожу при расчесывании папул и везикул. Именно поэтому маленьким детям при заболевании ветрянкой рекомендуют коротко состригать ногти. Что интересно, вторичная инфекция может как осложнить течение ветрянки, так и облегчить – например, очень неоднозначно ведет себя Герпес Зостер при скарлатине. По наблюдениям, если заражение скарлатиной произошло в начале высыпаний ветрянки, то оба заболевания могут протекать легче. Но в большинстве случаев вторичная инфекция утяжеляет течение ветрянки, удлиняет период выздоровления, ухудшает общее состояние.Самым тяжелым сценарием вторичной инфекции является сепсис крови – неотложное, опасное для жизни состояние. Кроме того, весьма неприятными могут быть абсцессы кожи и другие воспалительные процессы.
- Ветряночная пневмония Является частым осложнением у взрослых, которые в первый раз заболевают ветрянкой. У детей – на втором месте после вторичного инфицирования. Достаточно тяжело диагностируется – симптомы могут долгое время отсутствовать, патологический процесс обнаруживается при рентгенологическом исследовании. Симптомами являются одышка, боли в груди, ухудшение общего состояния, в запущенных случаях – мокрота с кровью. Лечение противовирусными препаратами только после подтверждения диагноза – следует отличать бактериальную пневмонию, которая может протекать параллельно с ветрянкой и требовать антибиотикотерапии.
- Висцеральная ветрянка Представляет собой поражения слизистой внутренних органов, сходные с сыпью на коже. Встречается у грудных детей, а также у лиц с сильно ослабленным иммунитетом, летальность очень высокая, прогноз зависит от своевременной диагностики и обширности поражений.
- Ветряночный энцефалит Поражение головного мозга вирусом Herpes Zoster. Проявления весьма разнообразны и зависят от локализации пораженных тканей – болезнь может протекать бессимптомно в течение многих лет, может сопровождаться нарушениями движений, поведения, нервными болями. В ряде случаев ветряночный энцефалит возникает в острый период на фоне тяжелого течения болезни вследствие интоксикации организма. Прогноз, как правило, благоприятный, но больному требуется срочная медицинская помощь.
- Геморрагическая ветрянка Встречается у лиц с нарушением свертываемости крови, а также считается нормальным явлением, если картина наблюдается только на отдельных редких папулах. В случае же если на протяжении всего острого периода сыпь содержит сукровицу, на коже появляются синяки – говорят о тяжелой форме геморрагической ветрянки. Такие случаи требуют срочной врачебной помощи, так как имеется риск внутренних кровотечений и летального исхода.
- Гангренозная ветрянка Очень тяжелое осложнение ветрянки, сопровождающееся некрозом участков ткани под воспаленными папулами и везикулами. Встречается редко, у лиц с очень сильно ослабленным иммунитетом или, наоборот, патологически сильным иммунным ответом (в т.ч. аллергической реакцией или некоторыми кожными заболеваниями).
Доктор Комаровский о ветрянке
Page 2
medinfa.ru
Ветряная оспа (ветрянка) у детей и взрослых — Причины, симптомы и лечение. МЖ.
Ветряная оспа (ветрянка, варицелла) – острая, высококозаразная антропонозная (только у людей) вирусная инфекция, передающаяся воздушно-капельным и контактным путём, сопровождающаяся везикулёзной сыпью и сопутствующей интоксикацией.
Ветряная оспа известна с глубокой древности, но только с конца XVIII (1800г) в её стали отделять как самостоятельное заболевание, отдельное от натуральной оспы, благодаря работам Фогеля. 1911г – Арагао Х. описал мелкие включения в содержимом везикул – элементарные тельца, посчитав их возбудителями. Сам же вирус выделен в 1940г; 1958 и 1972г – доказательство идентичности возбудителя у больных ветряной оспой и опоясывающем герпесом!
Вирус ветряной оспы, модель
Возбудитель ветряной оспы
Вирус ветряной оспы (Varictlla-herpes zoster – это 3 тип герпес-вирусной инфекции) — ДНК-содержащий вирус, капсид которого окружён липидной оболочкой, что возможно и предопределяет его пожизненное нахождение в организме.
Вирус ветряной оспы
Особенности вируса ветрянки: быстро распространяется по клеточным культурам (образует внутриклеточные включения в эпителиальных клетках) с последующим их разрушением, способен существовать в латентной форме путем пожизненного пребывания в нейронах спинальных ганглиев, а также лицевого и тройничного нерва.
Вирус ветряной оспы малоустойчив во внешней среде, быстро погибает при низких и высоких температурах, УФИ и дезинфектантам, при комнатной температуре может сохраняться до нескольких часов.
Восприимчивость к вирусу ветрянки высокая (т.к он очень летуч – преодолевает расстояния до 20 м, с этажа на этаж, по вентиляциям), особенно для тех, кто не переболел ветряной оспой ранее или не был привит. Заражение ветрянкой происходит даже при мимолётном контакте с больным. Сезонность заболевания осенне-зимняя, а эпидемические вспышки регистрируются раз в 5 лет. Часто болеют ветряной оспой дети 5-9 лет, дети до 6 месяцев обычно не болеют из-за антител, полученных от матери (если мать в детстве переболела ветряной оспой). Взрослые также болеют редко.
После перенесённой инфекции формируется пожизненный иммунитет, но в 3% случаях наблюдается повторное заражение. Также следует упомянуть, что ранее инфицированные люди становятся не только носителями, но и источниками при обострении инфекции; их заболевание протекает в виде Опоясывающего герпеса (опоясывающего лишая).
Причины заражения ветрянкой
Источник – больной ветряной оспой и опоясывающем герпесом. Больные заразны за сутки до появления катаральных симптомов (т.е до продромального периода) и в течении 5 дней от момента появления сыпи. Пути передачи – воздушно-капельный (при разговоре, кашле, громком плаче, крике), контактно-бытовой (заражение слюной или отделяемым везикул) и контактный (при непосредственном прикосновении), трансплацентарный (прохождение вируса через плацентарный барьер).
Симптомы ветряной оспы
Инкубационный период ветряной оспы (от момента внедрения, до первых признаков ветрянки) 11-23 дня. В этот период происходит проникновение возбудителя через слизистую верхних дыхательных путей, затем размножение и накопление этого вируса в эпителиальных клетках этих слизистых.
После максимального накопления возбудителя ветряной оспы он распространяется по лимфатическим и кровеносным сосудам, обуславливая возникновение следующих периодов – продромального или высыпаний.
Продромальный период ветрянки – (этого периода может и не быть) бывает только у небольшой части людей и длится 1 день. Характеризуется скарлатиноподобным высыпанием с сохранением в несколько часов и дальнейшим их исчезновением, подъёмом температуры до 37-38⁰С и интоксикацией. Чаще этот период является реакцией на вирусемию.
Период высыпаний – при ветряной оспе начинается остро (или сразу после продромального периода) и длится на протяжении 3-4 дней и боле. Чаще, временной границы между ними и нет вовсе. Также как и продромальный период, является реакцией на вирусемию и характеризуется следующими симптомами:
• увеличение регионарных лимфоузлов (может и не быть),
• лихорадка 37-39°С сохраняется на протяжении всего периода высыпания и, каждый новый толчок высыпаний сопровождается подъёмом температуры,
• сыпь при ветрянке появляется на 1 день начала интоксикации, с подсыпаниями в течении 5 дней – одни уже проходят, а другие только появляются. Поэтому создаётся впечатление ложного полимрфизма (разнообразие сыпи у одного и того же больного: и пузырьки, и пятна, и корочки одновременно). Излюбленной локализации и этапности, как у кори, нет (высыпания могут быть даже на волосистой части головы – важный дифференциально-диагностический признак, также на слизистой рта, половых органов у девочек, конъюнктиве/роговице, гортани, с дальнейшим изъязвлением и заживлением в течении 5 дней). Уже за 1 день красное пятно превращается в пузырёк и через пару дней сыпь выглядит на поверхности тела как «капли росы» с прозрачным содержимым, которое мутнеет через 1-2 дня, а ещё через 1-2 дня пузырёк подсыхает и превращается в корочку, отпадающую через 1-3 недели.
Больной ветряной оспой перестаёт быть заразным, как только прекратились подсыпания и образовались корочки. Сыпь сопровождается зудом различной интенсивности. При хорошей антисептической обработке высыпаний они не оставляют после себя рубцов, но при игнорировании этих гигиенических правил происходит вторичное заражение бактериями с поверхности кожис последующим поражением герментативного слоя и образованием рубцов/шрамов, как при натуральной оспе, но не такие грубые.
Сыпь при ветрянке (ветряная оспа)
• Период выздоровления длится в течении 3 недель от окончания высыпаний и характеризуется отпадением корочек и становлением пожизненного иммунитета. После отпадения корочек остаются темные пятна, но они проходят в течение нескольких недель. Рубцов не остается, если не было вторичного инфицирования.
Такая классическая картина характерна для ветряной оспы у детей с нормальным иммунитетом.
Есть некоторые контингенты людей, для которых ветряная оспа протекает наиболее тяжело и с высоким риском осложнений, со злокачественным вариантом течения. К такой группе риска относятся: неиммунизированные беременные (опасность для плода с возможной инвалидизацией), дети в первых месяцах жизни от непривитых матерей, неиммунизированные взрослые (не привитые и не болевшие). В этих случаях развиваются тяжёлые формы ветряной оспы: геморрагическая, гангренозная, буллёзная (см. осложнения).
Особенности течения ветрянки у разных возрастных групп детей и взрослых
Ветряная оспа у беременных
Внутриутробное заражение (возможно у тех беременных, кто неиммунизирован – либо не переболел, либо не был привит):
— заражение на 4 месяце беременности – патология кожи, костей – недоразвитие конечностей, ЦНС, органа зрения, мочевыделительной системы, кишечника, задержка внутриутробного развития, отставание в психомоторной области. И после рождения летальность составляет 25%.
— на 6 месяце – эмбриофетопатий, подобных при 4 месяце, не возникает, и после рождения только симптомы опоясывающего герпеса.
— заражение ветрянкой от начала 9 месяца внутриутробного пребывания и в течении 12 первых дней жизни, приводит к тяжёлому течению, сопровождается поражением внутренних органов (лёгкие, сердце, почки, кишечник) с дальнейшим присоединением геморрагического синдрома. В этом случае летальность достигает 50%
— Если произошло реинфецирование (т.е повторное заражение у когда-то уже болевшей или привитой женщины), за несколько дней до родов (как показано выше), то симптомы у малыша разовьются сразу после рождения и ветряная оспа будет протекать легко, т.к антитела от матери перейдут к ребёнку ещё внутриутробно, через плаценту.
Заражение ветрянкой грудных детей (первые 3 месяца жизни)
Регистрируется крайне редко, т.к материнские антитела предаются малышу ещё внутриутробно через плаценту, но если этого не происходит, то наблюдаются следующие проявления:
• удлиняется продромальный период до 4 дней с умеренными/выраженными симптомами интоксикации; • на фоне высокой температуры могут присоединиться общемозговые симптомы (видимая пульсация родничка будет говорить о повышенном внутричерепном давлении, судорожная готовность и др.проявления); • высыпания обильные и медленнее протекает этапность (т.е образование пятен, потом пузырьков, после корочек и пигментаций) и период высыпаний приобретает затяжной характер – до 9 дней, вместо 5;
• часто возникает бактериальные осложнения.
Особенности ветряной оспы у взрослых
• Более выражены симптомы интоксикации; • Сыпь появляется не в 1-ый день, а на 2-3. Этапность и сам период высыпаний приобретает затяжной характер.• Часты вторичные бактериальные инфицирования, развитие пневмонии и др осложнений.
• Зуд выражен гораздо сильнее.
У взрослых при ветряной оспе чаще встречаются осложнения (см. ниже)
Диагностика ветряной оспы
1. Вирусологический метод – выделение возбудителя ветрянки из пузырьков и слущивающихся повреждений кожи. Но он требует времени и используется только в спорных случаях.
2. Экспресс-метод – РИФ (реакция иммунофлюоресценции), с помощью него проводят обнаружение вирусных антител.
3. Серологический — ИФА (иммуноферментный анализ) – направлен на обнаружение специфических антител IgM и G к вирусу ветряной оспы; М- появляются ещё в инкубационном периоде (ч/з 4-7 дней от момента заражения) и сохраняются в течении 2 месяцев, Их присутствие говорит об остром периоде; G –появляются на 2-3 неделе и сохраняются пожизненно, они свидетельствуют о иммунизации, т.е о защите.
4. Генетический метод – использование ПЦР (полимеразная цепная реакция) направлена на обнаружение ДНК вируса.
5. Общеклинические анализы: ОАК (↓Лц, ↑Лф, нормальное СОЭ). Иммунологическое обследование: ↓Т-лимфоцитов, нарушение В-клеточного звена, ↑активности Нф и макрофагов, ↑ЦИК (циркулирующие иммунные комплексы).
На самом деле перечисленные методы диагностики используются врачами не часто, зачастую диагноз ставится на основании жалоб и осмотра, при котором оценивается характер высыпаний, что в общем то не правильно, а анализы назначают уже в случае осложнений.
Лечение ветряной оспы
Зачастую по старой привычке врач, поставив диагноз ветряная оспа, не назначает никакого лечения, кроме жаропонижающих препаратов и смазывания сыпи зеленкой — на этапе современного развития медицины это не совсем правильно. Таким комплектом лекарств можно ограничиться лишь в случае, если ветряная оспа протекает легко, сыпи мало, ребенок хорошо ест и чувствует себя удовлетворительно. В других случаях у детей и при терапии ветряной оспы у взрослых этиотропное лечение, направленное на уничтожение вируса, обязательно! Помните, что вирус ветряной оспы после перенесенного заболевания остается в организме на всю жизнь и впоследствии может проявить себя опоясывающим герпесом, поэтому, чем эффективнее будет этиотропное лечение, грубо говоря, чем больше вируса погибнет, тем меньше шансов заполучить проблемы со здоровьем в будущем.
1. Этиотропное лечение ветряной оспы
— Вироцидные препараты, направленные конкретно против герпес вирусов: • ацикловир = зовиракс = виролекс (с 2 лет); • валцикловир (с 12 лет),
• фамцикловир (с 17лет), изопринозин; Также используют Ацикловир-мазь на высыпания и при конъюнктивитах (поражении глаз).
— Иммуномодуляторы: интерферон, виферон
— Иммуностимуляторы: циклоферон, анаферон
— Антибиотики применяют при вторичных бактериальных осложнениях, и препаратом выбора являются цефалоспорины 3 поколения.
В тяжёлых случаях ветряной оспы применяют иммуноглобулины внутривенно. Все вышеперечисленные препараты применять в возрастных дозировках. Если заболел ребёнок первого года, лечение только под наблюдением врача с возможной госпитализацией, т.к течение инфекционных процессов у детей раннего возраста протекает со склонностью к генерализации, частыми и тяжёлыми осложнениями и высокой летальностью!
2. Патогенетической лечение ветряной оспы
— Постельный режим 3-5 дней (при осложненном течении дольше)
— Тщательный уход за кожей и слизистыми:
• гигиенические ванны/душ, после не растирать кожу, а слегка промакнуть полотенцем,• обработка сыпи зелёнкой для предотвращения вторичной инфекции, • обработка слизистой рта – полоскание фурациллином и/или сульфацилом натрия, или гидрокорбанатом натрия;
• при конъюнктивите можно применять ацикловировую мазь для предотвращения бактериальных осложнений – альбуцид 20%, левомицитиновая мазь или тетрациклиновая.
— Обильное щелочное питьё
— При тяжёлых течениях – иммуномодуляторы более сильные (тимолин, тимоген, ИРС-19) и цитокиновые препараты (ронкейликин),
— Поливитамины, пробиотики (бифидум-лактобактерин, линекс), энтеросорбенты (смекта), препараты метаболической терапии по показаниям (рибоксин, кокарбоксилаза), муколитики/отхаркивающие (амброксол, бромгексин, отвар чебреца, грудной сбор №1) и противовоспалительные аэрозоли при сухом кашле (Эреспал), антиагреганты (актовегил, кавинтон и др), антигистаминные препараты (при выраженном зуде применяют местно – фенистил гель или гистан, или другие антигистаминные мази; а внутрь применяют антигистаминные препараты супрастин, тавегил и др); жаропонижающие (ибупрофен, нурофен, или физические методы охлаждения – обёртывание).
3. Симптоматическое лечение назначается из рядов патогенетических групп препаратов или при более серьёзных осложнениях – сердечные гликозиды.
Лечение продолжается в среднем до 2 недель (в том числе и медикаментозное).
Реабилитация после перенесенной ветрянки
• через месяц после выздоровления врач осматривает переболевшего, с назначением на иммунологическое обследование и прохождение специалистов,
• охранительный режим в течении 2 недель после выздоровления (освобождение от физической нагрузки),
• отвод от профилактических прививок на 2 месяца,
• назначение в течении месяца: поливитамины и /или витамино-минеральные комплексы, метаболическая терапия и растительные адаптогены.
Осложнения ветряной оспы
Осложнения ветрянки зачастую связаны с присоединением бактериальной микрофлоры, к тому же этому способствует иммуноподавляющая функция вируса ветряной оспы, в результате развиваются: гингивиты, стоматиты, гнойный паротит, конъюнктивиты, кератиты, отиты, сепсис, пневмонии, гломерулонефриты, энцефалит, миелит, нефрит, миокардит, кератит, синдром Рея, артриты, ларингит.
Но наиболее грозным осложнением является геморрагическая форма течения ветряной оспы, при которой везикулы наполняются геморрагическим содержимым (кровяным) = «кровавая роса», множественные кровоизлияния в кожу/ слизистые/ кровотечения из носа/кровохарканье/ЖКТ и другие органы.
Гангренозная форма характеризуется появлением крупных дряблых пузырей, с зоной некроза, струпом. После отпадения пузырей образуются язвы, которые быстро инфицируются, в результате чего часто развивается сепсис и в скором времени наступает летальный исход. Но все тяжёлые осложнения развиваются на фоне иммунодефицитов, приёме глюкокортикостероидов (ГКС) или гормонов.
Синдром Рейе также может повлечь за собой летальный исход. В основе синдрома лежит жировая инфильтрация печени с развитием гипогликемии, значительным повышением уровня трансминаз, коагулопатией, увеличением содержания аммиака и уровня жирных кислот, образованием токсических метаболитов, вызывающих прямое повреждение нейронов, демиелинизацию, отек головного мозга. Симптомы синдрома — тошнота, рвота, делирий, эпилептические припадки с развитием комы. Из-за опасности синдрома Рейе не следует назначать аспирин детям до 11 лет при любых вирусных инфекциях, в том числе и ветряной оспе, при которой риск этого осложнения итак повышен. Синдром Рейе встречается исключительно в возрасте до 15 лет.
При любых симптомах атипичного течения ветряной оспы срочно вызывайте врача.
Профилактика ветряной оспы
• При отсутствии противопоказаний (иммунодефицитные состояния (ИДС), бывший в недавнем времени срок лечения ГКС/иммунодепрессантов/гормонов, острые заболевания или обострение хронических) в 2 года можно сделать вакцинацию против ветрянки – вакцины Варилрикс, Окавакс, Превенар или Пневмо-23 (последние 2 ещё против пневмококковой инфекции);
• Пассивную иммунопрофилактику применяют путём введения «Варицелла-Зостер-иммуноглобулин» — VZIG, она необходима: лицам с ИДС; всем новорождённым, матери которых не переболели ветрянкой или заразились за несколько дней до родов; всем недоношенным до 1кг, независимо от инфекционного анамнеза матери.
• Неспецифическая профилактика ветряной оспы – карантин (изоляция больного) в течении 5-7 дней от начала высыпаний, с периодическим проветриванием и влажной уборкой помещений. Всех неиммунизированных контактных изолируют до 21 дня.
Детские сады и школы при массовой заболеваемости ветряной оспой на карантин, как правило, не закрывают.
Врач терапевт Шабанова И.Е.
www.medicalj.ru
Ветрянка у ребенка. Лечение ветрянки у ребенка, симптомы ветрянки
Ветряная оспа (или в просторечии ветрянка) представляет собой инфекционное заболевание с воздушно-капельным путем передачи. Возбудителем его является вирус варицелла герпес зостер, к особенностям которого относится способность вызывать заболевание детей ветрянкой, а взрослых опоясывающим лишаем (герпесом).
Источником инфекции считается больной человек, причем как непосредственно ветряной оспой, так и опоясывающим герпесом. Животные не подвержены данной инфекции. Носительства вируса также не выявлено. Возбудитель попадает в дыхательные пути с вдыхаемым воздухом, а затем распространяется по всему организму, достигая органов-мишеней.
При слабом течении заболевания мишенью становятся только кожные покровы (эпителиальные клетки), где образуются высыпания в форме пузырьков. В целом же поражаться могут нервные волокна (в особенности при опоясывающем герпесе), а также легкие, селезенка и печень в случае тяжелой формы заболевания. Однако встречаются подобные случаи достаточно редко, так как у лиц, перенесших ветряную оспу в детском возрасте, даже в самой легкой форме, формируется пожизненный иммунитет к данной инфекции.
Ветрянка у детей протекает в большинстве случаев достаточно легко, в отличие от взрослых людей, которые в процентном соотношении довольно часто страдают от тяжелых ее проявлений и опоясывающего герпеса. В зрелом возрасте иногда даже развиваются осложнения, такие как, например, рожистое воспаление при присоединении инфекции.
Ветрянка у ребенка может появиться при контакте его с взрослым человеком, страдающим опоясывающим герпесом, или же при контакте с больными ветрянкой детьми. Чаще всего болеют дети так называемого детсадовского возраста, а также школьники младших классов. Возрастная группа 1-4 месяцев менее подвержена данной инфекции, так как в их случае еще действует защита из материнских антител.
Если же мать малыша не болела ветрянкой ранее (и опоясывающим герпесом), то ребенок может заразиться этой инфекцией и в 1-4-х месячном возрасте. Специалисты считают, что практически каждый ребенок до 14 лет перенес данное заболевание. Индекс контагиозности ветрянки составляет 1,0 (или 100%), то есть каждый человек, контактировавший с больным и не переболевший ранее, в дальнейшем сам отмечал симптомы заболевания.
Характерной особенностью ветряной оспы является достаточно длительный период заразности больного человека. Так подхватить эту инфекцию от заболевшего можно за 5 дней до начала первых проявлений заболевания и в течение 5 дней после появления последних высыпаний. Эти обстоятельства в значительной степени обусловили достаточно частое распространение такого заболевания как ветрянка у детей.
Ветрянка у ребенка – симптомы
Симптомы ветрянки определяются стадией (периодом) болезни, а также степенью ее тяжести. В любом заболевании выделяют следующие периоды: инкубационный, продромальный, период клинических проявлений и выздоровления.
Инкубационный период ветрянки не несет в себе никаких клинических проявлений, то есть заболевший не ощущает никаких изменений самочувствия, но уже является заразным для окружающих (в течение последних 5 дней этой стадии). Длительность его варьируется от 7 до 21 дня, но в среднем составляет 17.
Затем начинается продромальный период, во время которого симптомы болезни начинают проявляться, но являются неспецифическими. Это общая слабость, вялость, сонливость, апатия, повышение температуры тела выше нормы, но не до лихорадочного состояния (в пределах так называемых субфебрильных цифр 37 с небольшим градусов). В этот момент диагноз обычно еще не устанавливается.
Затем следует период клинических проявлений. В случае ветряной оспы это сыпь. В большинстве случаев она пузырьковая и локализуется на кожных покровах. Иногда могут быть единичные элементы на слизистых оболочках, например, полости рта. В тяжелых случаях сыпь обильная, и поражается слизистая оболочка половых органов.
В содержимом пузырьков определяется вирус, однако после их высыхания или покрытия корочкой возбудителя инфекции в них уже не находят. Период высыпаний длится от 2-5 до 10 дней и в случае среднетяжелого и тяжелого течения инфекции сопровождается повышением температуры тела и явлениями интоксикации, выраженность которых уменьшается по мере появления высыпаний.
После появления последних элементов сыпи через 5 дней ветрянка у ребенка, симптомы которой еще имеются в наличии, уже считается незаразной для окружающих. Тогда он может играть с другими детьми, не опасаясь вызвать данное заболевание у них.
Формы ветрянки у детей
На частый вопрос родителей о том, как лечить ветрянку у детей, специалисты в большинстве случаев отвечают, что это зависит от формы (вида) заболевания, а также степени ее тяжести. Различают ветрянку типичную, которая может быть легкой, средней степени тяжести и тяжелой, а также атипичную форму этого заболевания.
При легком течении типичной формы ветряной оспы, встречающейся преимущественно у детей, интоксикация и повышение температуры тела чаще всего отсутствуют. Болезнь проявляется наличием высыпаний на кожных покровах, а также зудом.
В случае среднетяжелой формы типичной ветрянки у детей отмечается большее количество высыпаний, появление их на слизистых оболочках, наличие интоксикационного синдрома, а также повышения температуры тела, но в большинстве случаев не превышающее 38 градусов.
Тяжелое течение типичной формы ветрянки практически не встречается в детском возрасте. Оно больше характерно для лиц старших возрастных групп, но бывают и исключения. Данная форма характеризуется еще большим количеством высыпаний, высокой температурой тела (38 градусов и более), а также очень выраженной интоксикацией. Тяжелое течение ветряной оспы возможно у детей первого года жизни, а в случае заболевания этой инфекцией беременной женщины, увеличивается риск развития выкидыша или врожденных уродств плода.
К атипичным формам ветрянки относят аггравированное ее течение (гангренозная, геморрагическая, висцеральная и некоторые другие формы ветрянки), когда симптомы выражены очень ярко и преувеличенно, и рудиментарное течение, при котором можно переболеть ветрянкой, а ее симптомы так и не проявятся.
Лечение ветрянки у детей
Диагностика ветрянки основывается на оценке жалоб пациента, истории развития заболевания, эпидемического анамнеза (наличие контакта с больным ветрянкой или опоясывающим герпесом). При осмотре больного выявляются элементы сыпи, повышение температуры тела при среднетяжелом и тяжелом течении, интоксикация. В сложных случаях, когда течение ветрянки атипично, для постановки правильного диагноза может помочь анализ крови на наличие антител к возбудителю инфекции (информативен через 2 недели заболевания) и анализ содержимого везикул (а иногда и крови) методом ПЦР на предмет выявления вируса. Но делается это достаточно редко, так как обычно диагноз сомнения не вызывает.
Принимая решения о том, как лечить ветрянку у ребенка, обязательно следует посоветоваться со специалистом. Ведь наличие возможных осложнений (пиодермия, рожа), а также атипичных вариантов течения могут привести к ошибкам в постановке диагноза и неправильному лечению. В зависимости от того, как протекает ветрянка у ребенка, лечение проводится на дому или в стационаре. Госпитализация требуется при тяжелом течении заболевания, а также в случае невозможности изолировать заболевших, например, в общежитии или детском доме.
Появившиеся на кожных покровах высыпания обрабатываются раствором бриллиантовой зелени, йода или фукорцина. При непереносимости этих средств возможно применение перманганата калия. Обработка проводится ежедневно и направлена не только на подсушивание корочек в области высыпаний, но и на определение времени появления последних элементов сыпи. Через 5 дней после этого человек перестает быть заразным для окружающих.
При повышении температуры тела более 38 градусов используются жаропонижающие средства, такие как парацетамол. В случае выраженной интоксикации в условиях стационара возможно применение внутривенных инфузий физиологического раствора; глюкозы, раствора Рингера. При подозрении на вторичную бактериальную инфекцию назначают антибиотики широкого спектра действия.
Несмотря на то, что трудно найти заболевание, более изученное и распространенное, чем ветрянка у детей, лечение этой патологии часто вызывает некоторые затруднения в связи с тем, что ребенок может расчесывать высыпания, приводя к их повреждению и присоединению инфекции. Поэтому поддержание его рук в чистоте также будет способствовать скорейшему выздоровлению. Безусловно, заболевшего необходимо изолировать от других детей, чтобы предотвратить их заражение. Наблюдение за контактировавшими с больным ветрянкой проводится в течение 21 дня силами участковой службы. При отсутствии у них признаков болезни, осмотры прекращают.
Профилактика ветряной оспы у детей
На сегодняшний день существует возможность специфической (т.е.направленной против именно этого заболевания) профилактики ветрянки — это вакцина Варилрикс. Ее можно применять детям от года, подросткам и взрослым, не болевшим ранее ветрянкой и опоясывающим лишаем. Данная вакцина не входит в национальный календарь прививок России, но платно предлагается вакцинальными центрами Вашего города. В первую очередь Варилрикс можно порекомендовать детям с хроническими заболеваниями и ослабленным, а также подросткам, дабы избежать тяжелого течения ветряной оспы и развития осложнений. В любом случае перед проведением прививки необходима консультация педиатра.
mumskids.ru