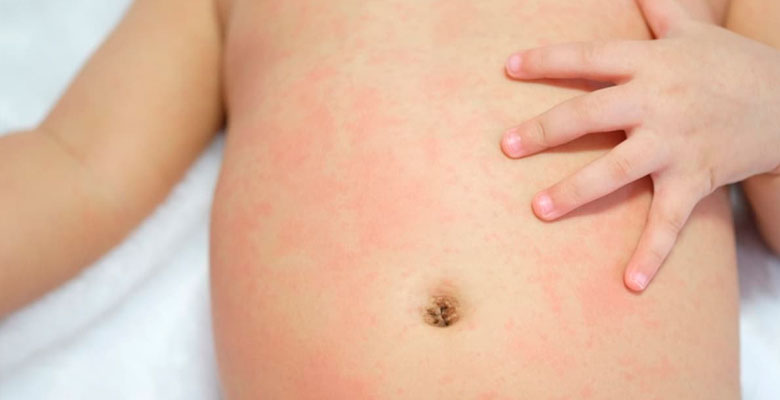
Как выглядит краснуха у ребенка?
Краснуха — это вирусная инфекция, при которой микроорганизмы высоко устойчивы к проявлениям окружающей среды. После проникновения во внешнюю среду эти микроорганизмы способны сохранить свою жизнеспособность на срок до восьми часов.
Вирус краснухи распространяется воздушно-капельным путем, чаще всего в замкнутых пространствах с большим скоплением людей.
Как правило, в организме у ребенка не существует специфической иммунной защиты от данного вируса, поэтому процент заражения очень высок. Выделение вирусной инфекции происходит при кашле, чихании или просто при дыхании зараженного человека.
Симптомы заболевания у детей
Большая часть детей заражается в так называемом инкубационном периоде, когда признаки болезни мало выражены или не выражены совсем. Инкубационный период при краснухе может составлять до трех недель.
Начальная стадия
Первые признаки заболевания родители часто принимают за симптомы ОРЗ.
Так, начальная стадия краснухи у детей проявляется следующими симптомами:
- У малыша появляется слабость, сонливость, он начинает капризничать, появляются жалобы на недомогание и головные боли.
- Далее у ребенка появляется заложенность носа, а также он начинает жаловаться на боль в горле.
- Затем у ребенка начинается ломота в теле, суставах, а также болезненность со стороны затылка, связанная с увеличением лимфатических узлов.
- В завершении первого этапа краснухи у малыша происходит увеличение лимфатических узлов подмышками, в паху и на шее, что проявляется в виде припухлости и болезненности в перечисленных областях.
Начальная стадия заболевания может протекать очень стремительно, в общем случае для нее характерна продолжительность от нескольких часов до двух дней.
Вторая стадия
На следующей стадии краснуха у детей сопровождается следующим набором симптомов:
- повышение температуры тела до 38 С°;
- заложенность носа;
- боль в горле сменяется непродуктивным кашлем;
- на коже появляется характерная сыпь.
Еще до появления сыпи на лице и туловище у детей, заразившихся краснухой, можно наблюдать ярко-розовые крапинки во рту, которые постепенно сливаются в темно-красные пятна.
Высыпания на коже начинают появляться на лице, а именно нижней его части: в области ушей, носогубной области и на щеках. Через сутки сыпь начинает распространяться и по туловищу ребенка.
Наиболее выражено пятна сыпи проявляются на ягодицах, плечах, локтях и коленях. Примерная локализация сыпи на теле представлена на фото ниже (под буквой «б»).
При этом, высыпания никогда не локализуются у детей в паху, на стопах и ладонях, что отличает краснуху от других заболеваний.
Как выглядят высыпания на лице и теле?
Сама сыпь в течение первых суток выглядит как розовые плоские пятна без пузырьков круглой или овальной формы, которые могут соединяться в единые образования.
На вторые сутки сыпь выглядит как папулы, размером от 1 до 5 мм с розовым основанием, в дополнение к ней, у малыша может появиться зуд. По истечении трех суток сыпь постепенно начинает бледнеть и исчезать, оставляя после себя лишь легкое шелушение кожи.
Как отличить сыпь при краснухе от других заболеваний?
Отличить краснуху от кори, скарлатины и мононуклеоза можно по следующим признакам:
- При кори более выражены симптомы начального периода: повышенная температура и интоксикация организма ребенка. Появление сыпи на теле при кори характеризуется поэтапными высыпаниями.
- При скарлатине носогубное пространство на лице у детей белеет, а высыпания на теле имеют более мелкий вид и локализуются по большей части на передней части тела.
- Для мононуклеоза характерно наличие ангины, а также увеличенных печени, почек, более значительного увеличения лимфатических узлов.
Возможные осложнения заболевания в детском возрасте
Усугубление состояния при краснухе у детей происходит относительно редко. Ослабление иммунитета при этом заболевании может вызвать лишь присоединение вторичной инфекции, что, в свою очередь, может вылиться в:
- ангину,
- воспаление легких,
- бронхит,
- менингит,
- энцефалит.
В единичных случаях возможно развитие таких осложнений, как:
- артрит,
- пиелонефрит,
- миокардит,
- менингоэнцефалит.
Наиболее опасно заражение краснухой для грудничков в силу их неустоявшегося иммунитета. У детей в возрасте до года болезнь часто развивается стремительно и может сопровождаться судорожным синдромом и нарушениями тромбогеморрагического характера.
Именно поэтому лечение этого вирусного заболевания у грудничка должно происходить в условиях стационара под пристальным наблюдением врача.
Диагностика и лечение детской краснухи
Диагностирование этой вирусной инфекции осложняется длительным инкубационным периодом, при котором практически не бывает никаких проявлений.
На начальной стадии болезнь определяется медицинскими специалистами по увеличенным лимфатическим узлам в шейной, затылочной частях, а также по характерной сыпи на верхнем небе у ребенка.
Для точной постановки диагноза обычно назначается следующий ряд лабораторных исследований:
- общий анализ мочи,
- общий анализ крови,
- анализ крови на наличие антител к вирусу краснухи.
Лечение чаще всего не требует госпитализации и может проводиться в домашних условиях. При этом, специфического лечения от краснухи не существует, в основном оно носит лишь симптоматический характер.
Общие рекомендации
Довольно часто для лечения краснухи бывает достаточно соблюдения общих рекомендаций:
- Изолирование ребенка в течение 3 недель.
- Соблюдение постельного режима в течение 5-7 дней.
- Уменьшение нагрузки на зрительные функции ребенка (ограничение чтения, просмотра телевизора и игр за компьютером).
- Сбалансированная диета включающая в себя большее количество белковых и кисломолочных продуктов. Питание осуществляется часто и небольшими порциями.
- Щелочной питьевой режим. Ребенку необходимо выпивать в день не менее двух литров воды, часть из которой следует заменить минералкой без газа или раствором Регидрона.
Народные средства
Поскольку наличие вируса у детей предполагает существенное снижение их иммунитета, применение народных средств может быть направлено на общее укрепление организма.
Однако перед их применением следует проконсультироваться с врачом о наличии показаний для их применения, а также о наличии возможных аллергических реакций.
Существует несколько рецептов общеукрепляющих препаратов для детей:
- Высушенные и измельченные листья черной смородины заварить в течение 15 минут. Пить вместо чая с добавлением меда или варенья.
- Смешать сок алоэ, мед, измельченные грецкие орехи и свежевыжатый сок лимона. Полученную смесь принимать по чайной ложке три раза в сутки.
- Настоять в кипяченой воде овсяные хлопья в течение трех часов, добавить сок лимона, мелко порезанные сухофрукты и свежие фрукты, добавить измельченные грецкие орехи и мед. Полученную смесь употреблять на завтрак вместо каши.
Лекарственные препараты
Аптечные средства обычно назначаются для уменьшения выраженности симптомов краснухи или в профилактических целях.
Чаще всего при лечении заболевания у детей выписываются следующие группы лекарственных средств:
- Жаропонижающие, спазмолитики и анальгетики для снятия симптомов в виде головной боли, боли в суставах и повышенной температуры.
- Антигистаминные средства назначаются для уменьшения отека слизистой при заложенности носа, а также уменьшения выраженности сыпи и уменьшения зуда.
- При боли в горле могут быть назначены спреи местного действия.
- Также могут быть назначены специфические препараты для предупреждения развития тромбогеморрагических осложнений.
- Антибиотики назначаются лишь в случае выявления у детей осложнений или присоединения к краснухе вторичной инфекции.
Профилактика заражения краснухой
Профилактика краснухи у ребенка заключается, в основном, в своевременной вакцинации. Комбинированная прививка от краснухи, паротита и кори делается малышу при достижении им возраста с года до полутора лет.
Ревакцинация проводится через семь лет после первой прививки. Повторная ревакцинация возможна через 20 лет после первой ревакцинации и в основном актуальна для женщин планирующих беременность.
Также профилактика краснухи может включать ряд вспомогательных мероприятий:
- соблюдение правил личной гигиены;
- ежедневное проветривание помещения,
- проведение влажной уборки;
- введение карантинных мероприятий при обнаружении первых признаков краснухи в детском коллективе.
otvetprost.com
Краснуха у ребенка: симптомы и лечение
Краснуха – острая вирусная инфекция, которая весьма распространена среди детского населения. Восприимчивость к вирусу достаточно высокая. К 20 годам восприимчивыми остаются только 20 % населения. В данной статье рассмотрим симптомы краснухи у ребенка и расскажем о лечении, которое обычно назначают врачи.
Причина заболевания
Краснуха вызывается РНК-содержащим вирусом. Источником заражения служит больной человек (независимо от того, стертая или клинически выраженная у него форма заболевания) или вирусоноситель. Заразный период достаточно длительный: последняя неделя скрытого (инкубационного) периода и еще на протяжении 2-3 недель от начала заболевания (то есть заразным является больной человек и в стадии разгара болезни, и в стадии выздоровления).
От 15 % до 50 % беременных женщин имеют риск заражения краснухой, причем опасными для них являются не только больные с выраженной клиникой заболевания, но и пациенты со стертыми формами или вирусоносители. При заражении беременной в первом триместре риск заражения для плода равен 90 %, во втором – 50 %, в третьем – 100 %. Вирус может проникать в организм плода через плаценту или через кровь.
Ребенок, имеющий врожденную форму заболевания, может оставаться заразным длительное время (до 20-30 месяцев).
Дети восприимчивы к вирусу в любом возрасте, но чаще заболевают дети от 3 до 12 лет. Дети, получающие грудное вскармливание, могут получить защитные антитела с молоком (если мать ранее болела краснухой). Эти дети сохраняют невосприимчивость к вирусу до 6-летнего возраста.
Более подвержены заболеванию дети в городах в связи с большей скученностью населения, тесным контактом людей при пользовании городским транспортом. Отмечаются сезонные повышения уровня заболеваемости в зимне-весенний период.
Возможны как спорадические (единичные) случаи заболеваний, так и эпидемические вспышки в детских коллективах. Повышения уровня заболеваемости краснухой отмечаются каждые 5-7 лет. Межэпидемические периоды могут удлиняться и до 12 лет. В период крупных эпидемий поражается до 2 % населения. При этом возрастает и число врожденных случаев инфекции.
Механизм развития краснухи
Краснуха может передаваться воздушно-капельным и вертикальным путем (внутриутробное заражение плода). Заражение через предметы или через третье лицо не происходит. Однократного непродолжительного контакта с больным недостаточно для заражения.
Вирус, внедряясь через слизистые в дыхательных путях, проникает в лимфоузлы. В них он размножается и попадает в кровь еще в инкубационном периоде, в течение недели после инфицирования. На этом этапе возбудителя можно обнаружить в слизи носоглотки или крови. На стадии высыпания вирус можно выявить в кале и моче.
Спустя неделю после появления высыпаний в крови вирус уже не обнаруживается в связи с появлением в крови антител к возбудителю. Они начинают образовываться с третьего дня заболевания и титр их постепенно нарастает. С нарастанием титра антител пациент поправляется.
При поражении возбудителем сосудов плаценты развиваются врожденные пороки различных органов плода. Кроме того, вирус вызывает нарушение процесса деления клеток, вследствие чего у плода останавливается процесс роста органов и тканей и он может погибнуть.
При внутриутробном заражении краснухой формируется хроническая форма заболевания, и малыши становятся источником заражения вирусом.
Иммунитет, выработанный после перенесенного заболевания, длительный и стойкий. Однако если иммунные лица в течение длительного времени не имеют контакта с больными краснухой или вирусоносителями, то иммунитет значительно снижается, и возможно повторное инфицирование. Это случается очень редко.
Симптомы краснухи
Различают врожденную и приобретенную формы заболевания. Длительность инкубационного периода (от заражения до клинических проявлений болезни) при краснухе чаще всего от 2 до 3 недель. Минимальный скрытый период может сокращаться до 10 дней, а максимальный может длиться 25 дней.
Симптомы приобретенной краснухи
Начало заболевания острое. Как правило, предвестников заболевания у детей не бывает. За день до высыпания может болеть голова (маленькие дети из-за этого капризничают). У некоторых деток могут появиться незначительные катаральные явления в виде насморка, першения в горле и кашля. Еще до высыпания появляется увеличение лимфоузлов: заднешейных, затылочных и околоушных.
Увеличение лимфоузлов является одним из ранних и характерных проявлений краснухи: появляются за день-два до высыпаний и исчезают через несколько суток после исчезновения сыпи. Увеличенные лимфоузлы хорошо определяются на ощупь и могут быть даже видны при повороте головы ребенка в противоположную сторону.
В детском возрасте клиническая картина при краснухе может проявляться по трем вариантам: только с высыпаниями; с наличием сыпи и повышением температуры; с сыпью, температурой и катаральными явлениями.
Экзантема (сыпь на коже) является очень типичным (чаще всего и первым) симптомом краснухи. Характерным является и распространение сыпи: она сначала появляется за ушками малыша, на личике, волосистой части головы. После этого без всякой последовательности она распространяется на все остальные участки тела. Так как проявляется сыпь очень быстро, складывается впечатление об одновременном появлении высыпаний. Наибольшая выраженность экзантемы отмечается через сутки.
Элементы высыпаний мелкие, не больше 3 мм в диаметре, имеют овальную или круглую форму, над поверхностью кожных покровов они не возвышаются. Интенсивность высыпаний на разных участках тела неравномерная: более обильная – на разгибательных поверхностях ножек и ручек, ягодицах, спине; в меньшем количестве – на коже шеи и лица. Соответствия между обильностью высыпаний и выраженностью интоксикации нет.
В редких случаях может образовываться сливная сыпь в виде сплошного покраснения кожных покровов. На подошвах и ладонях сыпи нет. У некоторых детей сыпь при краснухе походит на высыпания при кори и скарлатине. Высыпаний может не быть – в таких случаях чаще выставляется диагноз «ОРЗ». Сыпь держится всего 2-3 дня и исчезает, не оставляя ни шелушения, ни пигментации.
Одновременно с кожными высыпаниями (а иногда несколько раньше) появляется сыпь на слизистой зева (энантема). Она имеет вид бледно-розовых мелких пятнышек. Может отмечаться воспаление, покраснение, зернистость слизистой полости рта.
Помимо типичных форм краснухи распространены стертые формы заболевания. У детей соотношение типичных и стертых форм равно 1:1 или 1:2 (по данным разных авторов).
Общее состояние заболевшего ребенка страдает мало. Температура чаще всего повышается в пределах 37,5 ˚С, иногда она остается нормальной на весь период болезни. В редких случаях отмечается повышение температуры до 38˚С. У детей старшего возраста могут быть жалобы на головную боль, суставные и мышечные боли. Симптомов со стороны внутренних органов, как правило, нет. При повышенной температуре появляется учащение пульса.
В анализе крови характерны такие изменения:
- умеренное снижение числа лейкоцитов;
- повышение количества лимфоцитов;
- ускоренная СОЭ;
- увеличенное количество плазматических клеток.
Повышение (до 10-20 %) числа плазматических клеток является достоверным признаком для краснухи, который может держаться на протяжении нескольких месяцев. При лихорадке в моче могут появиться повышенное количество белка, лейкоцитов и эритроцитов.
Течение краснухи в детском возрасте обычно легкое. Исход заболевания, как правило, благоприятный. Осложнения развиваются в очень редких случаях у детей при иммунодефицитных состояниях.
Возможные осложнения краснухи:
- пневмония;
- отит;
- ангина;
- артрит;
- тромбоцитопеническая пурпура;
- крайне редко возникают менингоэнцефалит и энцефалит (воспалительный процесс в мозговых оболочках и веществе мозга).
Симптомы врожденной краснухи
Для характера поражений при врожденной краснухе имеет значение сроки беременности, на которых женщина заражается.
Локализация поражений зависит от гестационного срока на момент заражения:
- до 11 недель – нарушается формирование нервной системы (головного мозга);
- с 4 до 7 недель – формируются пороки сердца;
- с 7 до 12 недель – поражаются сетчатка глаз и среднее ухо, что ведет к слепоте и глухоте.
Если под воздействием вируса плод не погиб, то краснуха у ребенка протекает в виде хронического процесса с вялотекущими проявлениями. Чаще всего развиваются пороки развития различных систем и органов.
Признаки врожденной краснухи называют триадой Грега: низкий вес новорожденного, катаракта и глухота, врожденный порок сердца. В последующие годы у детей развивается патология со стороны эндокринных органов, чаще всего тиреотоксикоз (заболевание щитовидной железы) и сахарный диабет.
Глухота бывает одно- или двухсторонней и выраженной в разной степени. Коррекции она не поддается и, как правило, глухота приводит к стойкому нарушению речи. А поражение вестибулярного аппарата вызывает нарушение координации.
При врожденной краснухе часто развиваются дефекты конечностей: косолапость, остеопороз (разрежение) тазобедренного сустава и трубчатых костей вплоть до полного расплавления костей в течение первых месяцев жизни младенца. Кроме того, отмечается снижение мышечного тонуса, подергивания мышц и судороги. Может нарушаться формирование лицевого скелета (высокое небо, деформированные ушные раковины, незаращение неба).
Со стороны нервной системы поражение може выражаться в виде гидроцефалии (водянка головного мозга), микроцефалии (недостаточное развитие головного мозга), проявляться умственной отсталостью ребенка, выраженной в разной степени (от дебильности до идиотии). Ребенок с самого рождения заторможен, спокойный, сонливый или, напротив, чрезмерно возбужден. Большой родничок увеличен в размерах и напряжен. Хроническая внутриутробная краснуха может привести к вялотекущему менингоэнцефалиту (воспалению оболочек и вещества головного мозга).
Отмечается также поражение кожных покровов в виде нейродермитов. После рождения может появиться на коже мелкоточечная сыпь в виде кровоизлияний; сохраняется она до 2 недель. Печень и селезенка увеличены в размерах. Может проявляться желтушность кожных покровов и удерживаться дольше физиологической желтухи новорожденных Могут обнаруживаться пороки и других органов (кишечника, почек, надпочечников, половых органов).
Вышеописанные признаки врожденной краснухи могут и не проявляться в течение первых месяцев жизни. Но в процессе развития у этих ребят прогрессивно снижаются интеллектуальные способности, они обучаются в школах для умственно отстающих детей. Дети отличаются от сверстников меньшей массой тела и меньшим ростом. Высокой остается и смертность таких малышей: 20 % из них умирают в первые 4 года жизни.
Диагностика краснухи
Характерные симптомы краснухи позволяют без труда диагностировать заболевание, особенно на фоне вспышки. В качестве дополнительного метода диагностики применяется серологическое исследование крови. Исследуется венозная кровь в первые три дня заболевания и повторно с интервалом в 7 дней.
Обнаружение специфических антител к вирусу класса IgM и IgG в крови и нарастание их титров в 4 раза в динамике окончательно подтверждают диагноз. Обнаружение антител только класса IgG свидетельствует о перенесенной ранее краснухе.
Обнаруженные антитела класса IgM на протяжении нескольких месяцев свидетельствуют о внутриутробной краснухе. Такой результат дает основание диагностировать врожденную краснуху в течение первого года жизни ретроспективно.
Лечение
Лечение детей с краснухой проводится обычно дома. Назначается палатный (а при высокой лихорадке – постельный) режим и симптоматическая терапия. Специфическое лечение не разработано. При обильной сыпи применяются витаминные комплексы, антигистаминные препараты (Тавегил, Диазолин, Кларитин и др.). В случае развития осложнений проводится срочная госпитализация.
Профилактика краснухи
Больного ребенка изолируют на 5 дней со дня высыпания. Контактировавшие с больным дети из детского учреждения не выводятся, карантин на группу или класс в детских учреждениях не накладывается. Дезинфекция не проводится. Очень важно не допускать контакта с больными краснухой беременных женщин для профилактики врожденной краснухи.
Если при беременности женщина, не болевшая краснухой, имела контакт с больным в первом триместре беременности, следует решить вопрос о прерывании беременности. Проводится серологическое обследование женщины на 11-12 день после контакта и спустя еще 8-10 дней. При выявлении инфицирования женщины беременность прерывается по абсолютным показаниям.
Гамма-глобулинопрофилактика в этих случаях неэффективна.
Согласно национальному календарю профпрививок, проводится вакцинация против краснухи детям в 12-15 месяцев и ревакцинация в 6 лет. Чаще применяется тривакцина: Приорикс (против кори, краснухи, и паротита). Может применяться также и моновакцина против краснухи (Рудивакс). Иммунитет после введения вакцины формируется спустя 2-3 недели и держится более 20 лет. Для профилактики врожденной краснухи рекомендуется вакцинировать и женщин детородного возраста, ранее не переболевших краснухой.
Резюме для родителей
Несмотря на легкое течение этой детской вирусной инфекции, игнорировать своевременное проведение вакцинации против краснухи не следует. Особую опасность представляет заболевание для беременных, которые могут заразить вирусом плод, что чревато множеством тяжелых пороков развития и уродств. При заражении краснухой беременной женщины следует прервать беременность.
К какому врачу обратиться
При развитии у ребенка признаков острого инфекционного заболевания нужно обратиться к педиатру. Лечение в большинстве случаев проводится в домашних условиях. Лишь при развитии осложнений ребенок госпитализируется в инфекционный стационар. Перед планированием беременности женщине следует проконсультироваться у терапевта, инфекциониста и при необходимости привиться. При врожденной краснухе ребенка лечат несколько специалистов, в зависимости от пораженных органов: дерматолог, невролог, эндокринолог, офтальмолог, ЛОР-врач и другие.
Посмотрите популярные статьи
myfamilydoctor.ru
Признаки краснухи у детей
Краснуха — это острое вирусное заболевание, сопровождающиеся повышением температуры, появлением мелкопятнистой сыпи, незначительным увеличением лимфатических узлов (как правило, затылочных и заднешейных). Вызывается вирусом краснухи, он передается воздушно-капельным путем от больного человека здоровому при непосредственном контакте, особенно при кашле или чихании. Наиболее активен вирус, то есть больше вероятность заразиться, в разгар заболевания, еще до появления сыпи.
Возбудитель нестоек во внешней среде, мгновенно погибает при нагревании до 56°С, при высушивании, под действием света и различного рода дезинфицирующих веществ. Поэтому для заражения порой не достаточно единичного контакта с больным ребенком, а передача вируса через игрушки, одежду и третьих лиц, вообще не представляется возможной.
Как проявляется краснуха у детей?
Рассмотрим поэтапно, как начинается краснуха у детей:
- Инкубационный период длится с момента попадания вируса в организм, до того как появятся первые признаки краснухи у детей. Как правило, он продолжается в течение 11-12 дней и протекает бессимптомно, но в это время ребенок уже заразен.
- Следующий этап – появление сыпи, она представлена мелкими красными пятнышками диаметром 3-5 мм, не возвышающимися над поверхностью кожи. Пятна исчезают при надавливании и не имеют тенденции сливаться. После появления первых высыпаний на лице, за ушами и на волосистой части головы за сутки сыпь опускается на все тело. Особенно ярко она выражена в области спины и ягодиц, а также на сгибательно-разгибательных участках рук и ног. При этом отмечается повышение температуры до 38°С, общая слабость, боль в мышцах и суставах. Как правило, появляется кашель, насморк и конъюнктивит.
- Заключительная стадия болезни. Экзантема (сыпь) исчезает на 3-5 день и не оставляет после себя следов. Температура приходит в норму. Однако в организме еще сохраняется вирус, и ребенок остается заразным еще около недели.
Краснуха у детей до года
Как правило, краснуха у грудных детей не встречается, потому что они имеют приобретенный иммунитет, полученный от матери. Исключение составляют детки с врожденной краснухой. Если мама переболела ею во время беременности, вирус может находиться в организме малыша до двух лет.
Краснуха у детей — лечение
Организм сам справляется с инфекцией. Применяют лишь симптоматическую терапию (жаропонижающие, капли в нос и т.д.). Так же больному ребенку необходимы: постельный режим, обильное питье (желательно если это будут богатые витамином С напитки) и полноценное питание.
Последствия краснухи у детей
В большинстве случаев краснуха у детей проходит без осложнений, чего не скажешь о взрослых. Они болеют в тяжелой форме, и зачастую болезнь провоцирует негативные последствия (воспаление оболочек головного мозга, например).
Профилактика краснухи
Для предотвращения распространения инфекции больных детей изолируют до пятого дня с момента появления сыпи. Опасаться заражения стоит всем, кто не болел краснухой ранее.
Особенно страшна болезнь для беременных женщин. На ранних сроках беременности краснуха с большой долей вероятности провоцирует серьезные пороки развития у плода. Вызывает катаракту, глухоту, пороки сердца, головного и спинного мозга. А на поздних сроках приводит еще и появлению врожденной формы краснухи у ребенка.
Сегодня для профилактики детям делают прививки от краснухи. Вакцину вводят внутримышечно или подкожно в 12 месяцев и повторно в 6 лет. Краснуха у привитых детей не наблюдается, иммунитет сохраняется более 20 лет.
Статьи по теме:
| Признаки скарлатины у детей
Скарлатина — острое инфекционное заболевания, которое может протекать у детей с различной степенью тяжести, требующее обязательного лечения и наблюдения у врача. В нашей статье мы расскажем о признаках скарлатины у детей и о её лечении. |
Сухой кашель у детей считается непродуктивным, так как при нем не происходит очищение легких от бактерий и инфекций. Поэтому очень важно определить причины, вызывающие его, чтобы не запустить возможную болезнь. В статье мы расскажем, в каком случае сухой кашель у ребенка — повод обратиться к врачу. |
|
Отит — инфекционное заболевание, при котором происходит воспаление одного из отделов уха, гораздо чаще встречается у детей, чем у взрослых. Связано это в первую очередь с ушным строением у детей. Различают несколько видов отита в зависимости от протекания и локализации болезни. В статье мы расскажем о лечении данного заболевания у детей. |
Воспаление легких — симптомы у детей
Воспаление легких — тяжелое заболевание, являющееся осложнением после ряда перенесенных инфекций, и очень легко возникающее у детей в силу особенностей легочной системы. Распознать его можно по ряду признаков, о которых мы расскажем в нашей статье, а также мы рассмотрим лечение данного заболевания у детей. |
womanadvice.ru
Фото начальной стадии, последующие симптомы и лечение краснухи у детей
В настоящее время такое вирусное заболевание, как краснуха, встречается крайне редко и считается достаточно безобидным для детей. И действительно, малыши легко и без каких-либо последствий его переносят.
Однако эта болезнь не так проста, как кажется на первый взгляд. В некоторых случаях она может быть опасна. Чтобы оградить ребенка от инфекции, важно знать особенности ее передачи, причины возникновения, симптомы и надежные способы защиты.
к оглавлению ↑
Краснуха является инфекционным заболеванием, вызываемым особой группой вирусов из рода Rubivirus. Сначала возбудители болезни попадают в организм ребенка через верхние дыхательные пути. Далее вирусы перемещаются в лимфатические узлы, где, размножаясь, накапливаются в большом количестве. Затем они проникают в кровь и распространяются практически по всему организму.
Болезнь выражается в таких основных симптомах, как увеличенные лимфатические узлы и сыпь по всему телу. Стоит сказать, что иммунная система способна сама справиться с вирусами этой инфекции. Переболевшие дети приобретают стойкий пожизненный иммунитет против этой болезни.
В настоящее время, благодаря повсеместной вакцинации детей, случаи заболевания крайне редки. Малышей можно прививать уже в возрасте от 1 года. Поэтому чаще всего болеют непрошедшие вакцинацию детки от 2 до 7 лет, а в редких случаях — малыши возрастом до года.
к оглавлению ↑
Причины возникновения, возможные осложнения
Пути передачи инфекции — воздушно-капельный или близкий бытовой контакт. Источником являются носители вируса, возбудители которого попадают в воздух при кашле, чихании и дыхании, а также с калом и мочой. Стоит сказать, что зараженный человек является носителем инфекции уже за 6-8 дней до появления первичных признаков болезни.
В этом состоит коварность заболевания — здоровый по внешнему виду, но уже представляющий опасность больной до проявления заболевания может заразить немало людей.
Как правило, дети болеют краснухой весной, осенью или зимой. Летом вероятность заражения крайне мала. Это связано с тем, что вирусы инфекции погибают под воздействием высоких температур и ультрафиолетовых лучей солнца.
Вирусы крайне чувствительны к условиям внешней среды. Попадая в воздух, они теряют способность к жизнедеятельности. Поэтому «подхватить» инфекцию можно только при близком контакте.
Заболевание не считается опасным и переносится достаточно легко. Однако в редких случаях у детей со слабой иммунной системой краснуха вызывает осложнения в виде ангины, отита, пневмонии, артрита или тромбоцитопенической пурпуры.
Подростки переносят болезнь тяжелее и рискуют получить серьезное осложнение в виде краснушечного энцефалита (воспаления мозговых оболочек).
Наибольшую опасность болезнь представляет, если вирус попал в организм беременной женщины. Будущей маме заболевание ничем не грозит. Однако инфекция крайне опасна для еще не родившегося малыша. Проникая через плаценту, она способна вызвать врожденные патологии, глухоту, слепоту у ребенка и даже его гибель.
к оглавлению ↑
Классификация
По способу заражения краснуха разделяется на следующие клинические формы:
- Приобретенная, передающаяся носителями вируса и протекающая в большинстве случаев легко. Иногда данная форма заболевания протекает без каких-либо симптомов, весьма затрудняя диагностику и провоцируя эпидемии.
- Врожденная передается через плаценту, имеет сложное течение и тяжелые последствия.
Приобретенная краснуха у детей может быть:
- Типичной с легкой, среднетяжелой и тяжелой стадиями заболевания и с проявлением выраженных симптомов.
- Атипичной без такого специфического симптома, как сыпь на теле.
При врожденной различают:
- «Малый» краснушечный синдром, при котором поражаются органы слуха, зрения и сердца.
- «Большой» краснушечный синдром с поражением различных органов.
Кому интересно, как лечить энурез у детей и какие препараты для этого используются, предлагаем узнать об этом в отдельной статье.
О профилактике и лечении пиелонефрита у детей читайте здесь.
Для того чтобы избежать такого серьезного заболевания, как бронхиальная астма, следует знать о причинах ее появления у детей.
к оглавлению ↑
Проявление симптомов болезни зависит от ее течения. Инкубационный период краснухи у детей может длиться до 25 дней. Он начинается с момента проникновения вируса в дыхательные пути и заканчивается проявлением первых признаков инфекции. На этом этапе какие-либо симптомы отсутствуют.
Далее наступает продромальный период с появлением первых симптомов краснухи, схожих с признаками, сопровождающими другие заболевания, например, такие опасные, как корь и скарлатина. Наблюдаются следующие неспецифические симптомы:
- озноб, лихорадка и головные боли;
- насморк, покашливание, першение в горле, сонливость;
- покраснение глаз, обычно со слезотечением;
- сыпь на теле.
Симптомы начальной стадии краснухи у детей вы можете увидеть на этом фото:
Продромальный период длится до 3 дней. Далее начинают проявляться признаки, характерные именно для краснухи:
- Специфическая сыпь. Это основной симптом краснухи. Сыпь сначала появляется за ушами и на лице, а затем буквально за один день распространяется по всему телу.
Она представляет собой бледно-розовые пятна размером не более 5 мм с выпуклостью посередине. Они легко нащупываются даже в темноте. Наибольшие скопления пятен наблюдаются на внутренней части сгиба локтя, бедрах и ягодицах. Сыпь практически отсутствует только на ладонях и подошвах.
- Увеличенные лимфатические узлы. Этот симптом появляется за 2 либо 3 дня до появления на теле сыпи. В основном увеличиваются лимфоузлы за ушами и в области затылка. Они нащупываются в виде плотных, слегка болезненных горошин. Лимфатические узлы остаются увеличенными еще в течение 15-18 дней после выздоровления, а затем приходят в нормальное состояние.
Интоксикация при краснухе у детей слабо выражена, а температура не превышает 38 °C. В редких случаях она может достигать 39,5 °C. У отдельных больных могут проявляться такие неспецифические симптомы, как диарея и боль в животе. к оглавлению ↑
Диагностировать у детей краснуху в первый день заболевания довольно сложно, так как начинается и проявляется она довольно неспецифичными симптомами. На ранней стадии ее можно спутать со скарлатиной, корью, а при отсутствии сыпи — с обычным ОРВИ.
Поэтому при повышении температуры, возникновении головной боли, насморка и других неспецифических симптомах следует не медлить и вызвать на дом врача-педиатра. Специалист установит точный диагноз и назначит необходимое лечение.
Не дожидаясь прихода врача, при первом же подозрении на инфекцию необходимо изолировать ребенка, поскольку болезнь очень заразна. Также следует обеспечить малышу постельный режим.
Отличить заболевание от кори можно только после появления на теле сыпи. При краснухе пятна обладают меньшим размером. Также они не вызывают сильного зуда и практически не образуют слитные группы. Кроме этого, пятнышки имеют характерную выпуклость в виде мелких узелков.
Особенно важно вовремя распознать краснуху у детей до года, поскольку она представляет для них наибольшую опасность. Дело в том, что в период внутриутробного развития новорожденный получает антитела к инфекциям от матери. После рождения этого запаса ему хватает до выработки собственной иммунной системы.
Но если мама не имеет иммунитета к краснухе, то и ребенок антителами к данной инфекции не обладает.
В результате малыш совершенно беззащитен перед болезнью, которая грозит ему развитием энцефалита и менингита. Поэтому при малейшем подозрении мама должна незамедлительно вызывать врача. В этом случае больной малыш подлежит срочной госпитализации и интенсивному лечению. К счастью, детки до года болеют крайне редко.
к оглавлению ↑
Диагностика
В некоторых случаях диагностика краснухи даже по характеру сыпи затруднительна. Чтобы исключить другие заболевания, педиатр назначает исследование крови и дополнительные анализы.
В случае инфицирования анализ крови показывает высокий уровень СОЭ, увеличение показателей моноцитов и лимфоцитов и снижение количества лейкоцитов. Наиболее ясную картину болезни дает иммуно-ферментный анализ, который способен точно подтвердить инфекцию и определить наличие антител к вирусу.
Также для постановки диагноза анализируются эпидемиологические данные. Изучаются зарегистрированные в районе случаи данной инфекции, выясняется, с кем контактировал ребенок в последние 10 дней.
Как лечить фимоз у ребенка без операции? Об этом читайте на нашем сайте в отдельной статье.
А здесь доктор Комаровский расскажет вам о лечении лямблий у детей.
Что такое вирус Эпштейна-Барра у детей? Все подробности узнаете, нажав сюда.
к оглавлению ↑
Методы лечения болезни
Как лечить краснуху у детей? Специфической терапии данного заболевания не существует. Лечение направлено в основном на устранение симптомов. При легком развитии болезни применяются симптоматические препараты. Антибиотики при краснухе не эффективны. Они могут быть назначены только в случае какого-либо осложнения, при котором требуется срочная госпитализация.
В большинстве случаев лечение проводится в домашних условиях. При лихорадочных состояниях ему предписывается постельный режим.
Ломота в суставах и мышцах, а также зуд устраняются при помощи антигистаминных препаратов, таких как «Супрастин», «Фенистил», «Зиртек» и др. При сопровождающем течение болезни конъюнктивите врач назначает «Альбуцид».
Если малыша беспокоят болезненные лимфоузлы, проводится УВЧ-терапия. Повышение температуры обычно держится не более 3 дней, а при жаре выше 38 °C применяются жаропонижающие средства. Сыпь при краснухе у детей не требует особого лечения и проходит самостоятельно через 2, а иногда 3 дня, не оставляя ни рубцов, ни пигментных пятен.
Для быстрейшего выздоровления важно, чтобы ребенок получал полноценное питание и пил не менее 2 л жидкости в сутки. В рационе должны присутствовать растительный и животный белок, свежие овощи и фрукты. В течение 7 или максимум 8 дней больной полностью выздоравливает и вскоре может снова ходить в детский сад или школу.
Чтобы краснуха не распространялась, следует изолировать малыша от окружающих, особенно в первые 5 суток болезни. Крайне важно оградить беременных женщин от общения с больным ребенком.
к оглавлению ↑
Прогноз заболевания в большинстве случаев обнадеживающий. В итоге ребенок полностью выздоравливает и приобретает иммунитет против данной инфекции на всю жизнь. Редкое исключение составляет случай развития такого тяжелого осложнения, как энцефалит, способного привести к летальному исходу.
Профилактикой является своевременная вакцинация. Когда делают прививку от краснухи детям? Первую малыши получают в годовалом возрасте. Иммунитет к болезни появляется уже через 21 день после первого введения вакцины. Через 6 лет проводят повторную вакцинацию.
Еще одной важной профилактической мерой является следование правилам личной гигиены, которым необходимо обучать малышей с самого раннего возраста.
Несмотря на то, что краснуха считается безобидной инфекцией, не стоит ее недооценивать. Чтобы исключить все возможные риски, крайне важно провести своевременную вакцинацию ребенка. В этом случае малыш будет полностью защищен от заразной болезни.
Узнайте больше полезного по теме из видео-ролика от Елены Малышевой:
Вконтакте
Google+
Одноклассники
malutka.pro